Лазеротерапия: что это такое
Болезни сердца и сосудов лечат в отделении разными методами. Лазеротерапия представляет собой высокоэффективный и безболезненный вид лечения, при котором применяется лазерное облучение как главный действующий фактор.
В медицине наибольшее распространение получила терапия лазером красного и инфракрасного диапазонов. Красный луч проникает на глубину тканей на несколько миллиметров, инфракрасный может проникать на глубину в несколько десятков миллиметров. Такое облучение является низкоинтенсивным, оно не прогревает ткани, подвергающиеся воздействию лазера.
Лазером можно облучать патологические зоны либо в контакте с проблемным местом, либо на расстоянии. Также применяется внутрисосудистая лазеротерапия.
Высокая эффективность лазеротерапии объясняется мощным позитивным воздействием лазерного излучения на клетки сосудов и крови.
Использование лазеротерапии приводит к улучшению кровообращения, устранению спазмов сосудов, улучшению их тонуса и кровотока в них, купированию воспалительных процессов. После сеансов лазерного облучения нормализуются процессы в мышце сердца, значительно улучшается микроциркуляция крови.
Мнение врача
Современные технологии играют ключевую роль в лечении нарушений ритма сердца. Электрофизиологические процедуры, такие как абляция, стали более точными и эффективными благодаря использованию трехмерной маппинговой системы. Это позволяет врачам точно определить источник аритмии и провести лечение с максимальной точностью. Кроме того, имплантируемые устройства, такие как кардиостимуляторы и дефибрилляторы, стали более компактными и функциональными, обеспечивая пациентам более комфортное и эффективное лечение. Все это позволяет нам значительно улучшить прогноз и качество жизни пациентов с нарушениями ритма сердца.
Классификация фибрилляции предсердий (ESCGuidlines):
- Пароксизмальная форма – внезапно появляющаяся ФП, продолжительностью от нескольких минут до 7 суток, восстанавливается самостоятельно (чаще в течение 24-48 часов).
- Персистирующая форма – мерцательная аритмия продолжительностью от 7 суток до 1 месяца. Самостоятельно не восстанавливается, но имеются показания и возможность кардиоверсии.
- Длительно персистирующая форма – продолжающаяся более 1 месяца фибрилляция предсердий, сохраняющаяся или рецидивирующая, несмотря на попытки кардиоверсии.
- Постоянная форма – мерцательная аритмия при которой кардиоверсия противопоказана, не проводилась, или оказалась безуспешной.
Распространенность мерцательной аритмии составляет 6% у людей пожилого и старческого возраста и около 2% среди всей популяции. У 6 — 10% пациентов с ИБС заболевание осложняется фибрилляцией предсердий, а у больных с митральным пороком сердца, нуждающихся в оперативном лечении, мерцательная аритмия развивается в 60-80% случаев. Наблюдения свидетельствуют о значительном увеличении частоты развития данной аритмии.
У пациентов с фибрилляцией предсердий летальность примерно в 2 раза выше, чем у больных с синусовым ритмом. Диссоциация работы предсердий и желудочков ведет к снижению сердечного выброса на 20-30% из-за отсутствия предсердного вклада в сердечный выброс, а также неполноценного наполнения кровью левого желудочка. Таким образом, длительно существующая фибрилляция предсердий приводит к развитию дилатационной кардиомиопатии, которая сопровождается расширением полостей сердца, выраженной систолической дисфункцией левого желудочка (снижение фракции выброса), возникновением митральной и трикуспидальной регургитации (обратный заброс крови), что ведёт к нарастанию сердечной недостаточности.
Наличие фибрилляции предсердий ведет к застою крови и тромбообразованию в ушке левого предсердия с высоким риском закупорки артерий головного мозга,магистральных артерий верхних и нижних конечностей (большой круг кровообращения), и сосудов кровоснабжающих внутренние органы. Каждый шестой инсульт происходит у больного с мерцательной аритмией. Риск возникновения такого осложнения у больных с фибрилляцией предсердий в 5 — 7 раз выше, чем у людей без аритмии. У больных с пороками сердца ревматической этиологии, осложненными фибрилляцией предсердий, риск развития острого нарушения мозгового крообращения (ОНМК) в 17 раз выше, чем у пациентов без мерцательной аритмии.
Диагностика
Основным методом диагностики мерцательной аритмии является электрокардиография (ЭКГ) и холтеровское мониторирование – непрерывная длительная (в течение 1 – 7 суток) запись ЭКГ.
В случае подтверждения диагноза ФП и определения показаний к эндоваскулярной катетерной аблации ФП пациенту проводится электрофизиологическое исследование (ЭФИ) с выявлением зон эктопических очагов и построением карты этих зон.
Болезни сердца и сосудов, которые лечат лазером
Лазеротерапевтический метод интенсивно и целенаправленно используется в кардиологии, поскольку отличается широким диапазоном воздействия на сосуды и сердце.
В нашем отделении лазеротерапию применяют при следующих сосудистых и сердечных патологиях:
- Ишемическая болезнь сердца (острая, хроническая)
- Стенокардия
- Вегето-сосудистая дистония
- Гипертоническая болезнь
- Атеросклероз
- Аритмии
- Болезни периферических сосудов
Назначить лазерное облучение может только специалист отделения. Чтобы точно определить, какое количество воздействия лазерного облучения требуется для вашего конкретного случая, в отделении используются специальные технологии, благодаря которым можно измерить определенные параметры эритроцитов крови.
При ИБС в хронической или острой стадии действие лазерного облучения многокомпонентно. Благодаря лазеротерапии уменьшается ишемический участок, увеличивается устойчивость сердца к гипоксии. Облучение лазером снимает боли в сердце, нормализует аритмии. Дозировки антиангинальных лекарственных средств после лазерного курса можно уменьшить. Приступы стенокардии становятся реже, а иногда прекращаются совсем, скорость кровообращения возрастает, как и сократительная возможность сердца, что ведет к восстановлению функций сердечной мышцы.
Медикаментозное лечение при гипертонии большей частью убирает внешние проявления болезни, не избавляя от ее причины. После сеансов лазеротерапии кровь гораздо лучше переносит и связывает кислород, поэтому в сердце и в мозг его поступает гораздо больше обычного. Применение лазера для лечения гипертонии значительно улучшает состояние пациента: головная боль появляется реже или исчезает, также могут прекратиться головокружения, неприятные ощущения в области сердца. Показатели давления существенно меняются в лучшую сторону, что позволяет уменьшить количество гипотензивных лекарственных средств.
В случае атеросклероза лазерное облучение нормализует свертываемость крови, что может предотвратить образование тромбов в сосудах. Также лазер воздействует на гладкую сосудистую мускулатуру, поэтому кровоток усиливается, в ткани поступает больше кислорода, все обменные процессы нормализуются, ишемия уменьшается, боли в сердце проходят, а поврежденные сосуды восстанавливаются. Происходит торможение атеросклеротических процессов, приводящих к повреждению сосудов.
Неинвазивная низкоинтенсивная лазеротерапия эффективна при стенокардии: производит антиангинальное воздействие, после процедур дозы специальных лекарств обычно уменьшаются.
Лазеротерапия выступает отличным способом профилактики инсультов и инфарктов.
Сосуды очищаются от холестериновых наслоений, к ним возвращаются крепость и эластичность, нормализуется кровоток.
Опыт других людей
“Когда я столкнулся с проблемами сердечного ритма, высокие технологии в лечении стали для меня настоящим спасением. Благодаря современным методикам и инновационным медицинским устройствам, я смог вернуться к полноценной жизни. Технологии, такие как имплантируемые кардиовертеры и дефибрилляторы, обеспечивают надежное контролирование сердечного ритма и предотвращение возможных осложнений. Опыт других людей, которые также воспользовались современными методами лечения, вдохновляет меня на оптимизм и уверенность в будущем. Технологии продолжают преображать медицину, делая ее более эффективной и доступной для всех, кто нуждается в помощи.”
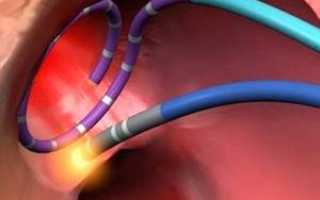
Радиочастотная абляция сердца
Изобретение и активное внедрение в повсеместную практику малоинвазивных вмешательств с максимальным эффектом – это основной путь развития современной медицины. Именно к таким операциям и относится радиочастотная катетерная абляция.
РЧА – это методика лечения нарушений сердечного ритма, путем проведения физической деструкции очага патологического возбуждения или участков анормального проведения импульса.
Эта операция позволила отказаться от сложных хирургических вмешательств на открытом сердце при лечении множества видов аритмий, в том числе и устойчивых к медикаментозной терапии.
Показания к операции
Радиочастотная катетерная абляция сердца является вариантом выбора при лечении аритмий у пациентов молодого возраста, так как позволяет в относительно короткие сроки не только улучшить самочувствие пациента и качество его жизни, но и уменьшить риски внезапной сердечной смерти и потери трудоспособности.
Патологии, при которых врачи настоятельно рекомендуют проведение РЧА сердца:
- Фибрилляция-трепетание предсердий с тахисистолией желудочков.
- Пароксизмальные предсердные тахикардии.
- Синдром Вольфа-Паркинсона-Уайта.
- Пароксизмальные желудочковые тахикардии.
- Аритмические нарушения, связанные с кардиомиопатиями.
- Наличие дополнительных проводящих путей, при условии наличия в семейном анамнезе случаев внезапной смерти.
- Непереносимость или серьезные побочные эффекты при приеме традиционных антиаритмиков.
- Тахиаритмии, устойчивые к лекарственной терапии.
РЧА может при жизненной необходимости проводиться даже детям без врожденных пороков развития сердца, начиная с раннего возраста. В этом случае показаниями к назначению операции РЧА будет развитие тахизависимой кардиопатии со снижением насосной функции сердца и отсутствием должного эффекта после применения всех групп антиаритмических препаратов.
Стоит отметить, что при ряде аритмических нарушений радиочастотная абляция сердца рекомендуется и том в случае, если пациент не желает принимать антиаритмические средства пожизненно или плохо их переносит.
8
Круглосуточно без выходных
Цель операции
Цели, преследуемые при выполнении РЧА сердца, всегда направлены на устранение причины аритмогенеза – патологического проводящего пути или аномально активного участка миокарда. Для этого при абляции сердца выполняется точечное разрушение неправильно функционирующего участка проводящей системы сердца, что может иметь два различных эффекта, каждый из которых оптимален при своей группе патологий сердца. Так при лечении предсердных тахикардий с аномалиями AV-проведения методикой выбора является полная или частичная радиочастотная абляция атриовентрикулярного соединения. В то же время в случае желудочковой тахикардии или наличия обходных путей проведения РЧА будет направлено на разрушение самого патологического участка сердца.
Проведение радиочастотной катетерной абляции сердца позволяет избежать ряда негативных последствий жизни с аритмией, таких как:
- высокий риск ранней и внезапной смерти от аритмии;
- ишемический инсульт;
- инфаркт миокарда;
- расширение полостей сердца с последующим развитием сердечной недостаточности;
- длительный прием большого количества медикаментов;
- прогрессивное снижение трудоспособности;
- высокий риск смерти для матери при беременности (при некоторых видах аритмий является показанием к аборту).
Виды РЧА
Так как принцип действия катетерной абляции заключается в разрушении небольшого участка, то все разновидности данной процедуры отличаются по физическому фактору, вызывающему деструкцию:
- радиочастотная абляция;
- электроабляция;
- УЗ-деструкция;
- абляция сердца лазером;
- криодеструкция.
Однако эффективность, управляемость деструкции и особенности выполнения для этих методик неодинаковы. Сейчас чаще всего применяется именно РЧА, так как именно по этой методике наработано наибольшее количество положительных результатов. Тогда как, например, от абляции постоянным электрическим током большинство кардиохирургов отходят в пользу РЧА сердца и других методик.
Подготовка к операции, необходимые анализы и обследования
Перед операцией при общении с кардиохирургом, который будет проводить радиочастотную абляцию сердца, необходимо четко озвучить список лекарственных препаратов, принимаемых пациентом, и их дозировки. Также важно предоставить врачу информацию о наличии имплантированного кардиостимулятора, аллергических реакций или непереносимости на медикаменты, если они имеют место.
В список обязательных диагностических процедур перед проведением абляции сердца включаются следующие:
- Общеклинический анализ крови.
- Биохимические исследования венозной крови: билирубин и печеночные ферменты, глюкоза, креатинин и мочевина с подсчетом СКФ, общий белок и пр.
- Коагулограмма.
- Общий анализ мочи.
- Электрокардиография.
- Холтеровское (суточное) мониторирование ЭКГ.
- Эхокардиографическое исследование.
Так же при наличии сопутствующей патологии, кроме рутинных методов, могут потребоваться дополнительные анализы и диагностических процедуры. Например, больным с ИБС может быть назначена липидограмма, а пациентам с сахарным диабетом – исследование уровня гликированного гемоглобина. Важно учитывать, что многие пациенты с аритмиями получают антикоагулянтную терапию, поэтому к вышеуказанному может быть добавлено и исследование МНО.
Рекомендуется накануне перед РЧА (не менее 12 часов) не принимать пищу и воду.
Методика проведения операции
При проведении радиочастотной абляции не требуется общая анестезия, поэтому пациенту лишь обезболивают место введения катетерного электрода, а также назначают седативные препараты. Уже в операционной обеспечивается стабильный венозный доступ: он понадобится для введения контрастных веществ, антиаритмиков или других лекарственных средств, необходимость в которых может возникнуть в ходе РЧА сердца.
Главные инструменты бригады электрофизиологов и кардиохирургов – гибкие катетерные электроды. Они вводятся через крупный сосуд, преимущественно доступ проводится через бедренную артерию. Не исключаются и другие варианты введения электродов, например, через подключичную вену или другие сосуды. Радиочастотная абляция выполняется под контролем рентгеноскопии, поэтому пациенту не стоит бояться, что кардиохирурги действуют вслепую.
Обычно операция РЧА проводится в два этапа:
- Выполнение электрофизиологического исследования.
- Собственно радиочастотная абляция.
В случае, когда патология (например, фибрилляция предсердий) требует разрушения атриовентрикулярного соединения, то добавляется еще один этап – имплантация кардиостимулятора, так как при такой абляции сердца полностью прекращается проведение импульсов от тканей предсердий к миокарду желудочков.
Электрофизиологическое исследование является составлением своеобразной карты сердца, на которой будут отражаться участки, где происходит патологическое проведение или образование электрических импульсов. Производится эта процедура путем введения специфического контраста и электрической стимуляции участков сердца. Во время этой процедуры обычно индуцируются нарушения ритмичности работы сердца, но в условиях операционной эти аритмии не несут угрозы пациенту.
По завершению картирования кардиохирурги вводят через тот же доступ абляционный электрод и приступают к собственно проведению РЧА сердца. Катетерный абляционный электрод устанавливают в проекции патологического участка и точечным воздействием радиочастотных волн производят его разрушение. При наличии крупного очага или нескольких аномальных зон в тканях сердца их деструкция может быть выполнена в ходе одной операции или потребуется повторное проведение РЧА позднее.
После процедуры РЧА при наличии показаний может производиться установка и программирование кардиостимулятора.
Так как во время проведения абляции сердца пациент находится в сознании, то это иногда сопряжено с некоторым дискомфортом. Поэтому при появлении любых неприятных ощущений желательно сообщать врачу. В то же время не стоит бояться этого вмешательства, ведь практически все манипуляции с электродами для больного безболезненны.
Количество времени, затрачиваемое на проведение радиочастотной абляции, колеблется в диапазоне от 3 до 7 часов.
Описание послеоперационного периода и реабилитации
Одним из наиболее значимых преимуществ РЧА по сравнению с операциями на открытом сердце – является малая травматичность и быстрое восстановление. В то время как больной после стернотомии будет ощущать боль в области грудины, месяцами носить специальный бандаж, а также ограничивать свои нагрузки, пациент после РЧА уже через пару недель сможет вернуться к своему обычному ритму жизни, который уже не будет обременен аритмией.
8
Круглосуточно без выходных
Непосредственно из операционной пациент переводится в отделение интенсивной терапии, где и проводит первые сутки после РЧА. Здесь проводится постоянный контроль за сердечным ритмом и артериальным давлением. Для предупреждения кровотечения из места введения абляционного катетера рекомендуется лежать в первые 4-5 часов после операции.
При отсутствии осложнений покинуть клинику, в которой проводилась абляция сердца, пациент сможет уже на следующий день.
Возможные осложнения при РЧА
Такое вмешательство, как абляция сердца, имеет очень низкий риск возникновения серьезных осложнений, но не исключает их совсем. Наиболее часто пациенты сталкиваются с возникновением гематомы в месте введения электродов, однако они обычно не требуют какого-либо специфического лечения и в течение нескольких недель проходят самостоятельно.
Реже встречаются более серьезные осложнения:
- перфорация стенок сосудов или тканей сердца;
- пневмоторакс;
- развитие полной предсердно-желудочковой блокады.
Риск смерти при проведении данной операции обычно составляет около 0,2% и менее.
Результаты РЧА
Результативность после операции РЧА будет зависеть от типа аритмии, анатомических особенностей сердца пациента и наличия сопутствующей патологии внутренних органов в целом и сердца в частности. Процент успешных РЧА колеблется в пределах от 75% до 95%, например, при лечении суправентрикулярных аритмий он составляет около 96%. Частота осложнений при выполнении абляции сердца встречается не чаще, чем в 1,5-2%.
Иногда после удачно проведенной первой операции РЧА со временем формируются новые аномальные участки, что связано с особенностями электрофизиологии сердца конкретного пациента, в таких клинических ситуациях также может потребоваться повторная абляция.
В подавляющем большинстве случаев отзывы пациентов о качестве жизни после РЧА положительные. Они могут заниматься теми делами, доступ к которым ранее был закрыт из-за риска возникновения аритмии. Пациенты могут заниматься спортом, женщины фертильного возраста безопасно выносить и даже самостоятельно родить ребенка. Существенным плюсом является и то, что при ряде патологий после РЧА сердца не требуется продолжать постоянный прием медикаментов.
Стоимость операции
Выполнение радиочастотной абляции требует высокотехнологичного оборудования и наличия квалифицированных специалистов, поэтому еще не проводится повсеместно. Обычно клиники располагающие данными ресурсами есть в крупных городах, а в Санкт-Петербурге и Москве их даже несколько.
Стоимость радиочастотной абляции сердца рассчитывается индивидуально для каждого пациента и может значительно варьировать из-за разных объемов вмешательства, необходимости имплантации стимулятора, а также уровня клиники, в которой проводится операция. Средняя цена составляет от 150 тыс. руб.
Следует отметить, что в РФ существуют квоты на бесплатное проведение РЧА сердца.
Общий многокомпонентный эффект лазерной терапии
В целом, эффект для сердца и сосудов при применении лазерного облучения заключается в следующих улучшениях:
- Снятие спазмов
- Расширение и укрепление сосудов
- Улучшение микроциркуляции крови
- Снижение вязкости крови и повышение свертываемости (уменьшается риск образования тромбов, а микротромбы рассасываются)
- Увеличение кроветворения
- Нормализация сердечного ритма и уменьшение вероятности возникновения аритмий
- Повышение сердечной сократительной функции
- Снижение в крови холестерина, нормализация многих показателей крови
- Повышение бактерицидных свойств кровиУменьшение ишемических зон
- Улучшение кислородного обмена
- Повышение содержания кислорода в тканях
Показания и противопоказания для лазерной терапии
Показания к процедуре следующие: вегетососудистая дистония, нейроциркуляторная дистония, гипертония, ишемия, стенокардия I-IV ФК, кардиомиопатия, постинфарктное состояние, миокардит, миокардиодистрофия, аритмия, последствия нарушения мозгового кровообращения, вертебробазилярная недостаточность, дисциркуляторная энцефалопатия, атеросклероз сосудов нижних конечностей, облитерирующий эндартериит, венозная недостаточность, варикозное расширение вен нижних конечностей, геморрой, синдром Рейно.
Противопоказания – общие для физиотерапевтических факторов: заболевания крови с синдромом кровоточивости, выраженная тромбоцитопения, тромбоз глубоких вен, менструация, выраженная гипотония, наличие вживлённого кардиостимулятора и водителя ритма.
Большой вклад в развитие низкоинтенсивных лазерных технологий в медицине внес академик Е.М. Мешалкин, впервые внедривший методику внутривенного лазерного облучения крови в комплексное лечение пациентов с ишемической болезнью сердца в 1980 году. В настоящее время специалисты отдают предпочтение надвенному лазерному облучению крови – НЛОК, которое даёт выраженный клинический эффект в комплексной терапии для пациентов с сердечно-сосудистой недостаточностью.
Противопоказания к лазерному облучению
Инновационный лазерный метод лечения сосудов и сердца имеет и свои противопоказания. К ним относятся:
- Беременность.
- Хронические болезни внутренних органов, если они обострены.
- Определенные заболевания крови.
- Злокачественные новообразования.
- Доброкачественные прогрессирующие образования.
- Активный туберкулез.
- Тромбофлебит.
- Некоторые болезни крови.
- Индивидуальная непереносимость светолечения.
- Временным противопоказанием выступает анемия с параметром гемоглобина меньше 80.
Как выполняется сеанс лазеротерапии
- Врач предложит вам сесть или лечь.
- Место, которое подвергнется облучению, должно быть свободным от одежды.
- Лазеротерапия будет производиться либо дистантно (на расстоянии от кожи от ½ метра до метра), либо контактно (световод прижат к коже, глубина проникновения лазурных волн при этом гораздо больше).
- В отделении практикуется также внутрисосудистая лазерная терапия, при которой игла, снащенная одноразовым световодом, вводится в вену. Часто используется при ИБС.
- Никаких дискомфортных ощущений при проведении лазерных процедур обычно не возникает.
- Врач контролирует во время сеанса параметры лазерного излучения и ваше состояние.
Все характеристики облучения специалисты отделения подбирают индивидуально для каждого конкретного случая. Вам назначат тактику лечения, определят локализацию воздействия, количество процедур, длительность сеанса.
Лазеротерапия, выступающая высокотехнологичным методом лечения поражений сердца и сосудов, давно и успешно применяется в нашем отделении. Если у вас имеются хронические поражения сердца или сосудов, наши специалисты рекомендуют сеансы лазерной терапии один-два раза в год. Лечебный эффект методики чрезвычайно высок.
Что такое НЛОК и как оно действует
Методика НЛОК отличается простотой и доступностью. Также ей присущи неинвазивность, стерильность, безболезненность, отсутствие повреждающего действия на кровь и стенки сосудов, отсутствие необходимости в одноразовых инфузионных системах, световодах.
НЛОК активизирует системы кровообращения и микроциркуляции, стимулирует кроветворение, улучшает реологические свойства крови и перекисное окисление липидов, способствует снижению холестерина в крови, насыщает клетки и ткани кислородом, корригирует иммунитет, оказывает обезболивающее, противовоспалительное, противоотёчное действие. Под влиянием лазерного излучения уменьшается вязкость крови, удлиняется время кровотечения и свёртывания, снижаются содержание фибриногена, протромбиновый индекс, толерантность плазмы к гепарину, повышается уровень эндогенного гепарина, фибринолитическая активность крови.
Методика НЛОК — эффективное средство профилактики и лечения большого спектра заболеваний. Она может назначаться в качестве самостоятельного метода или дополнения к основной лечебной программе лазерной терапии. НЛОК проводится на одну пару симметричных вен. Предпочтение отдаётся паре, расположенной к очагу патологии или проблемной зоне ближе всего.
Параметры воздействия при НЛОК следующие:
- В качестве самостоятельного метода: частота 5 или 50 Гц, экспозиция 5-10 минут на каждую вену, методика контактная (с небольшой компрессией), стабильная. 1-й курс лечения 8 сеансов, по 1 сеансу в день. При необходимости проводятся второй и третий курсы НЛОК, интервал между курсами – 1-3 месяца.
- В качестве дополнения к основной программе: частота 5 или 50 Гц, экспозиция 1-5 минут на каждую вену, методика контактная (с небольшой компрессией), стабильная. Курс лечения 10 сеансов, по 1 сеансу в день или на весь курс основной программы.
Количество сеансов и курсов определяются лечащим врачом, исходя из эффективности результатов.
Частые вопросы
Какие технологии используются в лечении нарушений ритма сердца?
В лечении нарушений ритма сердца используются различные технологии, включая медикаментозную терапию, имплантацию кардиостимуляторов и проведение процедуры радиочастотной катетерной аблации.
Что такое радиочастотная катетерная аблация и как она применяется при тахиаритмиях?
Радиочастотная катетерная аблация – это процедура, при которой специальный катетер вводится в сердце пациента и с его помощью проводится локализованное воздействие радиочастотной энергии на определенные участки сердечной ткани, ответственные за возникновение аритмий. При тахиаритмиях, таких как мерцательная аритмия или пароксизмальная тахикардия, радиочастотная катетерная аблация может использоваться для устранения патологических очагов возбуждения и восстановления нормального ритма сердца.
Полезные советы
СОВЕТ №1
При выборе метода лечения нарушений ритма сердца обратитесь к квалифицированному кардиологу, который поможет определить оптимальный вариант лечения, включая радиочастотную катетерную аблацию.
СОВЕТ №2
Изучите информацию о преимуществах и возможных осложнениях радиочастотной катетерной абляции, чтобы быть готовыми к процедуре и понимать ее потенциальные риски.
СОВЕТ №3
После проведения радиочастотной катетерной абляции следуйте рекомендациям врача относительно режима дня, физической активности и приема лекарств, чтобы обеспечить успешное восстановление и предотвратить возможные осложнения.